Μύθοι και αλήθειες.

Το άρθρο αυτό τράβηξε την προσοχή των ΜΜΕ. Ευχαριστούμε
τη ΝΕΤ, τον Μιχάλη Κεφαλογιάννη και τον Θανάση Τρομπούκη, πού στις 14-04-07,
μας έδωσαν
την
ευκαιρία,
να παρουσιάσουμε
τις βασικές
αρχές
χρήσης για τα υπνωτικά φάρμακα, στην εμπομπή "Υγεία
για όλους" της
ΝΕΤ. Δείτε ένα μικρό απόσπασμα από το βίντεο.
1.
Φυσιολογικός Ύπνος είναι αυτός πού αναφέρει ο περισσότερος ενήλικος
πληθυσμός ότι έχει ανάγκη κάθε βράδυ:
-
Διάρκεια 7 - 9 ώρες, που μειώνεται προοδευτικά με την πάροδο της ηλικίας.
-
Στάδια που εμφανίζει ο φυσιολογικός ύπνος, σε επαναλαμβανόμενους
κύκλους:
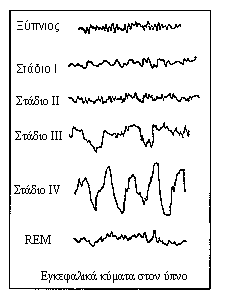
-
Βάθος ικανοποιητικό (ο μέσος άνθρωπος
έχει κάθε βράδυ 4-5 περιόδους όπου κοιμάται "βαθιά"):

-
Παρουσία ονείρων περισσότερο ή λιγότερο ευχάριστου ή ουδέτερου χαρακτήρα, με σπανιότερη εμφάνιση ονειρικού περιεχομένου του τύπου τού "εφιάλτη". Κάθε βράδυ κάνουμε όνειρα, τα ξεχνάμε όμως συνήθως τα πρώτα λεπτά που ξυπνάμε.
-
Χαρακτήρα ευχάριστο και αναζωογονητικό.
Στον ίδιο άνθρωπο παρατηρούνται μικρές αλλαγές στον φυσιολογικό ύπνο στη διάρκεια του έτους, ανάλογα με τις εξωτερικές καταστάσεις. Ανάμεσα στους ανθρώπους παρατηρούνται σχετικά μεγάλες διαφορές.
2.
Διαταραχές τού Ύπνου λέγονται όλα τα προβλήματα τα σχετικά με τη διάρκεια, το βάθος, το περιεχόμενο των ονείρων και το χαρακτήρα του φυσιολογικού ύπνου.
3.
Αϋπνία λέμε τη μείωση της διάρκειας ή/και του βάθους του φυσιολογικού ύπνου. Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας (WHO - 1996), από τον γενικό πληθυσμό που αναφέρει πρόβλημα στον ύπνο:
Ανά πάσα χρονική στιγμή, σύμφωνα με όλες τις μετρήσεις, η
αϋπνία μαστίζει από 10% - 38% του πληθυσμού. Η διαφορά οφείλεται στα κριτήρια των ερευνών πού χρησιμοποιούνται ανά τις χώρες, δεν παύει ωστόσο να αφορά ένα πολύ μεγάλο ποσοστό ανθρώπων. Η αϋπνία επιφέρει κούραση την ημέρα, με συνακόλουθη μείωση της επαγγελματικής και κοινωνικής απόδοσης, που με τη σειρά τους αυξάνουν το άγχος, τον κίνδυνο ατυχημάτων, την κατανάλωση καπνού, καφέ, αλκοόλ και τελικά την εμπλοκή σε καρδιαγγειακά προβλήματα.
Σε ποσοστό
15%-30% χρόνιας αϋπνίας δεν ανευρίσκουμε αιτία.
4. Η
εργαστηριακή μέτρηση της διαταραχής της αρχιτεκτονικής τού ύπνου, μπορεί να γίνει με
polysomnography (PSG), όμως είναι αμφίβολο πως ερμηνεύονται τα ευρήματα, καθότι μπορεί να ποικίλουν από άνθρωπο σε άνθρωπο αλλά ακόμα και από νύχτα σε νύχτα στον ίδιο άνθρωπο.
5.
Τρεις μορφές αϋπνίας ξεχωρίζουν διότι μας κατευθύνουν στη σωστή θεραπευτική στρατηγική:
-
Δυσκολία να αρχίσει ο ύπνος (Αϋπνία Επέλευσης), ενδεικτική
κυρίως για : Γενικευμένη Αγχώδη Διαταραχή.
-
Δυσκολία να διατηρηθεί η μέση τού ύπνου (νυχτερινά ξυπνήματα, ρηχότητα) : ψυχικές αλλά και σωματικές παθήσεις.
-
Αναίτιο ξύπνημα τις πρώτες πρωινές ώρες (Πρωινή Αφύπνιση),
ενδεικτική κυρίως για: Καταθλιπτική Διαταραχή (Κατάθλιψη)
6.
Υπνωτικά φάρμακα (ή
υπναγωγά ) λέγονται οι φαρμακευτικές ουσίες πού βοηθούν στην θεραπεία
της αϋπνίας. Δυστυχώς τα υπνωτικά φάρμακα που διαθέτουμε, είναι κατάλληλα μόνο για
την
βραχυχρόνια (λίγων εβδομάδων) θεραπεία. Η μακροχρόνια θεραπεία της
χρόνιας αϋπνίας παραμένει άλυτο πρόβλημα. Με την έναρξη της βραχυχρόνιας θεραπείας,
θα πρέπει παράλληλα να επιλυθούν τα όποια ψυχικά ή σωματικά προβλήματα προκαλούν
την αϋπνία. Πριν την έναρξη θεραπείας με υπνωτικά, πρέπει να εξαντλούμε κάθε άλλο
πιθανό αίτιο διαταραχής τού ύπνου σύμφωνα με τον
Κακή υγιεινή του ύπνου μπορεί να προκαλέσει παροδική αϋπνία και να ευοδώσει την εξέλιξη της παροδικής αϋπνίας σε χρονία αϋπνία.
Η πρώτη γραμμή αντιμετώπισης της αϋπνίας οφείλει να έχει στόχο στη βελτίωση της υγιεινής του ύπνου.
7. Είναι βασικό να καταλάβουμε ότι:
-
Συνέπεια των ανωτέρω είναι:
-
Η
θεραπεία με υπνωτικά να γίνεται
μόνο σε σοβαρές περιπτώσεις.
-
Η διάρκεια της θεραπείας με υπνωτικά, να μην υπερβαίνει τον ένα
(1) μήνα.
8. Σημαντική για την
επιλογή υπνωτικού, είναι η πληροφορία:
για πόσο χρονικό διάστημα παραμένει και δρα στον οργανισμό ένα φάρμακο. Αυτό μετριέται με το
Χρόνο Ημιζωής (ο απαιτούμενος χρόνος ώστε να αποβληθεί η μισή ποσότητα)
. Ένα φάρμακο με μικρό χρόνο ημιζωής παραμένει λιγότερο στον οργανισμό.
Στην περίπτωση ενός υπνωτικού, είναι φανερό ότι θέλουμε να μην μας επηρεάζει την πρωινή δραστηριότητα. Συνεπώς
η πρώτη επιλογή είναι τα υπνωτικά με μικρό χρόνο ημιζωής (το πολύ ολίγων ωρών). Όμως τα υπνωτικά με υπερβολικά μικρό χρόνο ημίσειας ζωής, δεν διατηρούν τη δράση τους κατά τη διάρκεια της νύκτας και έτσι δεν αποφεύγονται οι πρώιμες αφυπνίσεις (ειδικά στους καταθλιπτικούς ασθενείς). Τα επίπεδα του υπνωτικού στο πλάσμα, πρέπει να παραμένουν ψηλά ώστε να έχουν φαρμακολογική δράση κατά τη διάρκεια της νύκτας και να προλαμβάνουν νυκτερινές αφυπνίσεις. Αντίθετα, πρέπει να έχουν πέσει σε επίπεδα που να μην έχουν πια δράση κατά την ώρα της έγερσης, ώστε να μην υπάρχει υπολειμματική κατασταλτική δραστηριότητα των γνωσιακών λειτουργιών κατά τη διάρκεια της επόμενης ημέρας.
Το ιδανικό
υπνωτικό πρέπει να έχει ταχεία δράση, δηλαδή να απορροφάται σύντομα, να περνάει τον αιματοεγκεφαλικό φραγμό και να
προκαλεί ύπνο, μισή ώρα μετά από τη χορήγησή του.
Ένα καλό
υπνωτικό πρέπει να μην προκαλεί εξάρτηση.
Είναι επίσης σημαντικό τα υπνωτικά να προστατεύουν την αρχιτεκτονική δομή
του φυσιολογικού ύπνου. Τα υπνωτικά δεν πρέπει να μειώνουν τα στάδια ΙΙΙ
και ΙV του ύπνου, τα οποία είναι σημαντικά για την ανάπαυση. Δεν πρέπει επίσης να
αλληλεπιδρούν
με
τον ύπνο REM κατά τη διάρκεια του οποίου κυρίως συμβαίνουν τα όνειρα, τα οποία παίζουν
σημαντικό ρόλο για τη διατήρηση καλής ψυχολογικής ισορροπίας και έχουν σημασία για
να είναι αποτελεσματική η ανάπαυση.
Τα υπνωτικά, υπναγωγά τρίτης γενιάς (
ομάδα Ζ) πλησιάζουν τα ανωτέρω χαρακτηριστικά ενός τέλειου υπνωτικού,
καθώς οι υπάρχουσες έρευνες αποδεικνύουν ότι διατηρούν την καλή ποιότητα του ύπνου
και δεν επηρεάζουν τις ανώτερες πνευματικές λειτουργίες 6 ώρες μετά τη χορήγησή
τους.
9.
Τα υπνωτικά για τη θεραπεία της βραχυχρόνιας αϋπνίας που χρησιμοποιούνται
στην Ελλάδα, είναι συνήθως (
τα σχόλια δικά μας
):
Υπνωτικά φάρμακα:
|
Βενζοδιαζεπίνες |
Συνιστώμενοι χρόνοι θεραπείας από δύο (2) έως τέσσερις (4) εβδομάδες.
|
|
Ομάδα Ζ |
Μικρού Χρόνου Ημιζωής:
(μπορούν να χρησιμοποιηθούν)
|
Φαρμακευτική Ουσία
|
Χρόνος Ημιζωής
(ώρες)
|
ΕΝΔΕΙΞΗ
|
|
zaleplon
|
1
|
Αϋπνία Επέλευσης
|
|
zolpidem
|
2½
|
Αϋπνία Επέλευσης
|
|
zopiclone
|
3½ - 6½
|
Κάθε Αϋπνία
|
Συνιστώμενοι χρόνοι θεραπείας από δύο (2) έως τέσσερις (4) εβδομάδες.
|
Μελατονίνη |
Το 2008, κυκλοφόρησε στη χώρα μας το CIRCADIN. Πρόκειται για την συνθετική ορμόνη μελατονίνη, αντίγραφο της ίδιας ουσίας που παρασκευάζει ο ανθρώπινος εγκέφαλος. Η μελατονίνη εμπλέκεται στη λειτουργία του βιολογικού ρολογιού (και σε αρκετά άλλα). Το καλό είναι ότι δεν έχει τα μειονεκτήματα των παραπάνω άλλων φαρμάκων. Δείτε περισσότερα για το CIRCADIN |
|
Διάφορα |
Αντικαταθλιπτικά με κατασταλτική δράση:
(θα μπορούσαν να χρησιμοποιηθούν σαν υπνωτικά)
|
|
έναρξη με 50 mg στην κατάκλιση, αύξηση ανά 50 mg μέχρι 200mg. |
|
|
25-75 mg στην κατάκλιση |
|
|
σε μικρές δόσεις 15-30 m |
|
Το
συχνότερο λάθος
στον Ελληνικό πληθυσμό, είναι η σύγχυση ανάμεσα στα αγχολυτικά (ηρεμιστικά) και στα υπνωτικά.
Τα αγχολυτικά δεν είναι κατάλληλα για υπνωτικά.
10. Η νεότερη
Ομάδα Ζ των υπνωτικών, θεωρητικά αναπτύχθηκε για να καταπολεμήσει
τα πολλά προβλήματα της χρήσης των υπνωτικών βενζοδιαζεπινών. Ωστόσο στην Κλινική
Πράξη το ερώτημα ποιό φάρμακο από τις
Βενζοδιαζεπίνες
Μικρού Χρόνου Ημιζωής ή την
Ομάδα - Ζ είναι καλύτερο, παραμένει αναπάντητο. Τα υπνωτικά αυτά
φάρμακα μοιάζουν πολύ στην πράξη, τόσο σε αποτελεσματικότητα όσο και στις παρενέργειες.
Επιπλέον, αν κάποιος δεν δει βελτίωση με ένα από αυτά, δεν πρόκειται να δει
με κανένα άλλο από αυτές τις δύο ομάδες.
Η
ζολπιδέμη (Stilnox) έχει ικανοποιητικότατα αποτελέσματα στις μετρήσεις της ψυχοκινητικής απόδοσης και μνήμης το επόμενο πρωινό από τη βραδιά της χορήγησής της και είναι το
φάρμακο εκλογής για τις περιόδους ανάπαυσης κατά τις αεροπορικές επιχειρήσεις. Η ζολπιδέμη προσφέρει επίσης βοήθεια στην αντιμετώπιση του
jet lag.
11. Τα Κατασταλτικά
Τρικυκλικά Αντικαταθλιπτικά (amitriptyline) έχουν αρκετές παρενέργειες και η χρήση τους πρέπει να γίνεται προσεκτικά.
12. Στους
ηλικιωμένους συνιστώνται οι μισές δόσεις υπνωτικών απ' ότι στους υπόλοιπους ενήλικες. Τα φάρμακα αποβάλλονται βραδύτερα, παραμένουν περισσότερο χρόνο στον οργανισμό και μπορεί να προκαλέσουν σύγχυση, ατυχήματα κ.λ.π.
13. Τα περισσότερα όνειρα συμβαίνουν στην φάση REM του
ύπνου. Τα περισσότερα αντικαταθλιπτικά μειώνουν την
περίοδο REM, οπότε αναμένουμε μια φτωχότερη εκδήλωση
του ονειρικού ενδοψυχικού υλικού.
Εξαίρεση αποτελούν δύο μόνο αντικαταθλιπτικά
: η
μιρταζαπίνη- Remeron και
η
βουπροπιόνη (αντικαταθλιπτικό
που χρησιμεύει και στην απεξάρτηση από το κάπνισμα), τα
οποία αυξάνουν την περίοδο REM. Πραγματικά, αναφέρονται
απο τους ασθενείς που λαμβάνουν αυτά τα δύο φάρμακα, έντονα
όνειρα.
14.
Επαναλαμβανόμενοι και συχνοί εφιάλτες , θα πρέπει να ανυσηχήσουν τον καταθλιπτικό
ασθενή που πάσχει από αϋπνία και την οικογένειά του. Γνωρίζουμε
ότι
οι εφιάλτες συσχετίζονται με πενταπλάσιο
(5) κίνδυνο απόπειρας αυτοκτονίας . (Sjostrom, Sleep. 2007 Jan 1;30(1):91-5)
Από όσους προσπαθούν μια απόπειρα αυτοκτονίας,
89% υποφέρουν από κάποιες διαταραχές ύπνου,
73% έχουν δυσκολίες στην έναρξη του ύπνου, 69% έχουν δυσκολία
να διατηρήσουν τον ύπνο,
66% έχουν εφιάλτες, και 58% υποφέρουν από
πρόωρο πρωινό ξύπνημα. Επειδή
ο κίνδυνος για τη ζωή είναι άμεσος και μεγάλος,
συνιστούμε άμεση εξέταση από
ψυχίατρο (και όχι ψυχολόγο - δείτε εδώ τις
διαφορές ψυχίατρος από ψυχολόγος),
επείγουσα αντικαταθλιπτική αγωγή και
στενή παρακολούθηση από το περιβάλλον του
ασθενούς.
15. Το αμερικανικό
FDA έχει ζητήσει από τις 14 Μαρτίου 2007, από όλους τους κατασκευαστές των κατασταλτικών - υπνωτικών προϊόντων φαρμάκων, να ενισχύσουν την περιγραφή στις ετικέττες των προϊόντων τους για να περιλάβει ισχυρότερη προειδοποίηση, σχετικά με τους πιθανούς κινδύνους. Αυτοί οι κίνδυνοι περιλαμβάνουν τις σοβαρές αλλεργικές αντιδράσεις και κάποιες σύνθετες ύπνο-σχετιζόμενες παράδοξες συμπεριφορές, οι οποίες περιλαμβάνουν:
-
οδήγηση σε φάση ύπνου (ορίζεται ως οδήγηση ενώ ο ασθενής δεν είναι σε πλήρη εγρήγορση, χωρίς τη μνήμη του γεγονότος, μετά από την λήψη ενός υπνωτικού)
-
τηλεφωνήματα (ενώ ο ασθενής ουσιαστικά κοιμάται !!!)
-
προετοιμασία και κατανάλωση τροφίμων (ενώ ο ασθενής ουσιαστικά κοιμάται)
Οι φαρμακευτικές ουσίες που ενοχοποιούνται απο το FDA είναι:
zolpidem, butisol, pentobarbital και carbromal,
flurazepam, quazepam,
triazolam, eszopiclone, ethchlorvynol, estazolam,
temazepam, ramelteon, secobarbital,
zaleplon. Οι ασθενείς δεν πρέπει να διακόψουν τη χρήση αυτών των φαρμάκων χωρίς πρώτα
να συμβουλευθούν τον γιατρό τους.
16. Ο συχνότερος πιθανά μύθος σχετικά με τον ύπνο, αφορά το
αλκοόλ. Αντίθετα με την λαϊκή αντίληψη, το
αλκοόλ καταστρέφει την αρχιτεκτονική δομή του ύπνου. Μπορεί να "χαλαρώνει" και
να επάγει τον ύπνο, αλλά τον καταστρέφει πολλαπλά στη συνέχεια. Η εγρήγορση μετά
τη χρήση αλκοόλ δεν έχει καλή ποιότητα. Αν προσθέσουμε και τις υπόλοιπες καταστροφές
που προκαλεί το αλκοόλ στο σώμα και την εξάρτηση, τότε πρέπει να αποκλειστεί αυστηρά
σαν πιθανό υπνωτικό!
Δείτε περισσότερα για το Αλκοόλ και τον Αλκοολισμό.
17. Παρά την πρόοδο της ψυχοφαρμακολογίας, ο χημικά προκαλούμενος ύπνος και η
εγρήγορση δεν μπορούν να έχουν την ποιότητα που υπάρχει μετά από τη φυσική ανάπαυση.
18. Κανένα υπνωτικό δεν έχει επίσημη έγκριση για μακροχρόνια χρήση. Τα
υπνωτικά δεν πρέπει να χρησιμοποιούνται μακροχρόνια.
Λέξεις κλειδιά σε αυτή τη σελίδα: φάρμακα στην ψυχιατρική,
όνειρα, αϋπνία, εξάρτηση, εθισμός, βενζοδιαζεπίνες, υπνωτικά, Remeron, Ψυχίατρος,
Δασκαλόπουλος, ύπνος, αϋπνία, υπνωτικά.
|

